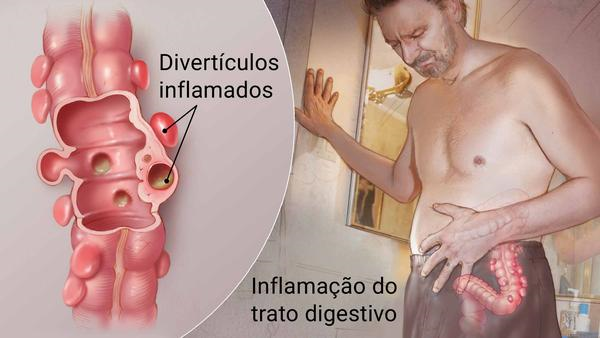
Algumas pessoas têm um “intestino mais sensível” naturalmente. Isso pode ser causado por diversas razões, sendo a contaminação pela bactéria H. pylori uma das mais comuns. Estudos estimam que cerca de 60% da população pode ser afetada por essa bactéria. Muitas pessoas podem ter esse problema sem saber. Você pode fazer parte desse grupo? Descubra mais sobre H. pylori, seus sintomas e tratamentos. 🦠💡
O que é a H.pylori e como ela é adquirida?
A Helicobacter pylori é uma bactéria que gosta de viver no sistema digestivo humano, principalmente no estômago e no intestino. A forma como essa bactéria é transmitida ainda não é completamente conhecida, mas acredita-se que possa acontecer através do contato direto, como contato com a saliva de pessoas que já têm a bactéria, ou até mesmo pela ingestão de alimentos contaminados. Por exemplo, alimentos com a bactéria que não são bem lavados podem causar a infecção.
Quais sintomas ela provoca?
Nem sempre a infecção pela H.pylori causa sintomas nos pacientes acometidos. Ela pode ser assintomática por muitos e muitos anos, mas se tornar sintomática com o passar do tempo e a consequente degradação das mucosas intestinais e estomacais. Quando isso acontece, os sintomas são:
- dor estomacal ou intestinal;
- sensação de queimação na barriga;
- diminuição do apetite;
- emagrecimento progressivo;
- enjoo e vômito;
- sensação de estufamento;
- presença de arrotos frequentes;
- fezes com a presença de sangue.
Como é feito o diagnóstico do problema?
O diagnóstico de H.pylori pode ser feito de diferentes maneiras, mesclando técnicas não invasivas e algumas mais complexas, tais como a ENDOSCOPIA DIGESTIVA ALTA COM BIÓPSIA DA MUCOSA GÁSTRICA.
Qual é o tratamento para eliminar a H.pylori?
O tratamento da H.pylori envolve uma série de estratégias que, juntas, trazem sucesso. É imprescindível que você siga todas as recomendações do seu médico à risca, incluindo o tempo de medicação prescrito. De modo geral, o tratamento inclui o uso de protetores gástricos e a prescrição de um esquema de antibióticos, para matar a bactéria. É importante que eles sejam usados pelo tempo exato pedido pelo médico, para evitar a resistência dos micro-organismos. O tratamento não é indicado para todas as pessoas, sendo bem direcionado e normalmente orientado apenas aos que têm maiores chances de desenvolver complicações (ou para os que já estão vivenciando alguma consequência). Normalmente, os sintomas são controlados com uma boa dieta e algumas medicações de suporte.
Quais são os riscos da H.pylori?
Um dos problemas mais comuns causados pela bactéria H. pylori é o desenvolvimento de anemia. Isso acontece porque a bactéria danifica as paredes do estômago e intestinos, o que pode levar a sangramentos e perda de sangue, resultando na diminuição do ferro no corpo, além da dificuldade na absorção de nutrientes essenciais para o metabolismo do ferro. No entanto, isso não é tudo. Algumas outras consequências são:
- a ocorrência de úlceras;
- o desenvolvimento da gastrite;
- inflamações variadas;
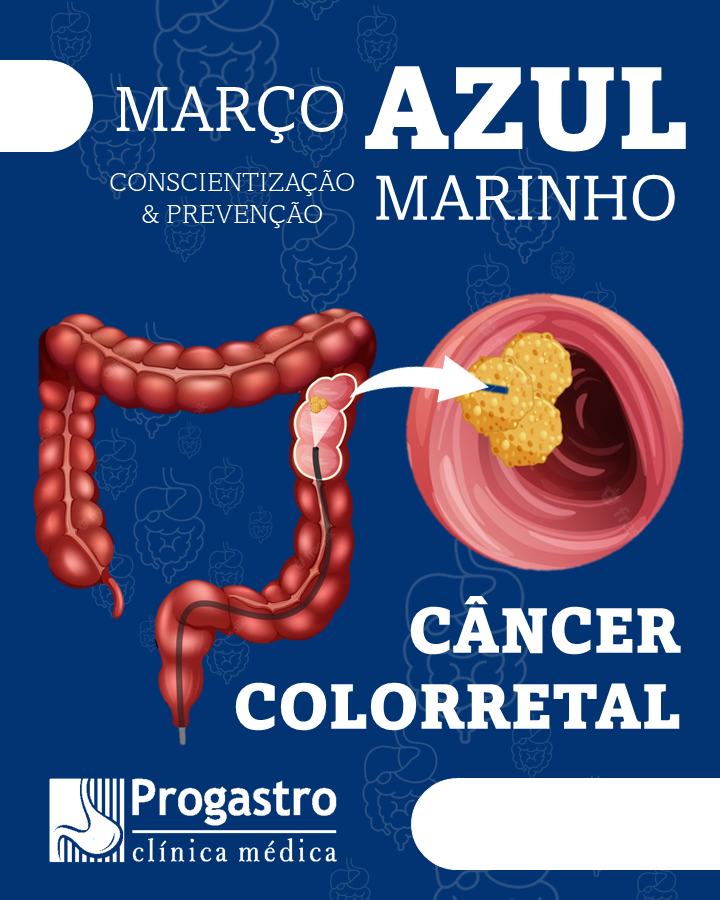
- câncer de estômago.
Ou seja: é imprescindível fazer um bom acompanhamento médico para combater esse problema!
Quais são os modos de prevenção?
Como vimos, ainda não se sabe exatamente quais são os métodos de contaminação com a bactéria H.pylori. Por isso, pode ser um pouco difícil se prevenir contra essa bactéria. Apesar disso, algumas dicas para evitar o problema são:
- lavar as mãos antes de se alimentar;
- lavar as mãos após usar o banheiro;
- evitar contato direto com talheres e produtos utilizados por outras pessoas;
- lavar bem os alimentos antes do consumo.
Além disso, é importante fazer consultas médicas frequentes e estar atento aos sinais do seu corpo, mesmo que não seja para prevenir. Isso ajuda a identificar rapidamente qualquer problema de saúde, como a infecção pela bactéria H.pylori, que pode ser muito séria. Considere investigar se seus sintomas estão relacionados a essa bactéria. Quanto antes descobrir, melhor!
Gostou ❔ Nos deixe um comentário ✍️ ou mande sua dúvida pelo 💬 Chat Online. Estamos aqui para ajudar! 🌟 #CuideDaSuaSaúde #VidaSaudável
Lembre-se: A informação aqui fornecida é para orientação geral. Sempre consulte seu médico para aconselhamento específico sobre sua situação.
Não Deixe Sua Saúde Esperar! Entre em Contato Conosco Agora!
☎️ CHAT ONLINE 📞
Entre em contato conosco através da nossa central de atendimento dedicada. Nossos especialistas estão prontos para fornecer orientações personalizadas e responder a todas as suas perguntas. Juntos, podemos trabalhar para garantir o melhor para a sua saúde.