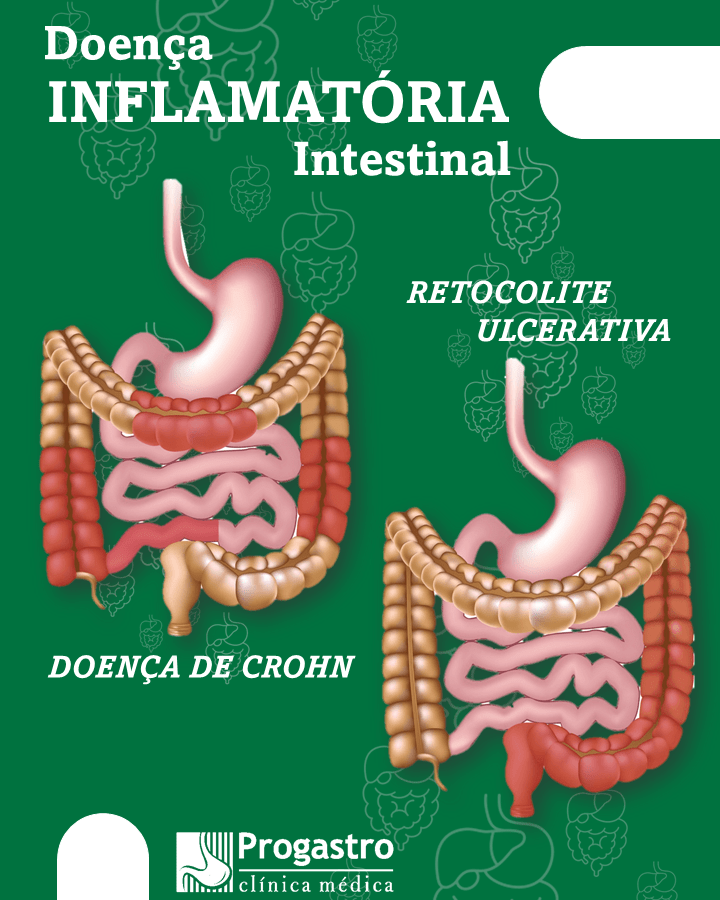
Cuidados Pós-Operatório da Retirada da Vesícula Biliar: Tudo o Que Você Precisa Saber
A retirada da vesícula biliar, também conhecida como colecistectomia, é uma das cirurgias mais realizadas no mundo e, felizmente, tem um pós-operatório considerado tranquilo. Apesar disso, alguns cuidados são fundamentais para garantir uma recuperação acelerada e prevenir complicações. Se você ou um familiar está se preparando para este procedimento, leia até o final para entender como lidar com o período pós-cirúrgico de forma segura e confortável.
O que acontece após a cirurgia?
A vesícula biliar é responsável por armazenar a bile, um fluido produzido pelo fígado que auxilia na digestão de gorduras. Quando a vesícula é retirada, o organismo se adapta, e a bile passa a ir diretamente para o intestino. Esse ajuste, no entanto, pode causar algumas alterações temporárias, como mudanças no ritmo intestinal ou leve desconforto abdominal nos primeiros dias.
Existem dois métodos principais para a retirada da vesícula:
- Laparoscopia: Procedimento minimamente invasivo com pequenas incisões, associado a uma recuperação mais rápida.
- Cirurgia aberta: Realizada em casos mais complexos, onde é necessário um corte maior na região do abdômen.
Independente do método, o pós-operatório exige atenção e comprometimento do paciente com as orientações médicas.
Principais cuidados após a cirurgia
- Dieta balanceada e leve nos primeiros dias
Embora a maioria dos pacientes não tenha restrições alimentares a longo prazo, recomenda-se iniciar com uma dieta leve logo após o procedimento. Aposte em alimentos cozidos, grelhados ou assados, evitando gorduras em excesso, bebidas gaseificadas e alimentos industrializados. Aos poucos, os alimentos mais complexos podem ser reintroduzidos, conforme orientação médica. - Atividade física controlada
Apesar de ser possível realizar atividades leves, como caminhadas e subir escadas, evite levantar peso (mais de 5 kg) ou fazer exercícios que exijam esforço abdominal por pelo menos 30 dias. A movimentação ajuda na circulação e previne complicações como trombose, mas respeite o limite do seu corpo. - Higiene e cuidado com o curativo
O curativo, geralmente feito com micropore, deve ser mantido limpo e seco. Durante o banho, deixe a água escorrer sobre o curativo e seque com toalha limpa ou secador. Não é necessário removê-lo sem orientação médica. - Controle da dor
Desconforto abdominal, inchaço leve ou secreção mínima nas incisões são normais. Use os analgésicos prescritos pelo médico e procure atendimento apenas em casos de dores intensas ou persistentes. - Acompanhamento médico regular
Marque o retorno médico dentro de 7 dias para uma avaliação pós-operatória. Relate qualquer sintoma incomum, como febre, vermelhidão excessiva no local das incisões ou dificuldade em evacuar.
Sinais de alerta: quando buscar ajuda?
Alguns sinais indicam que algo pode estar errado e necessitam de avaliação médica imediata:
- Febre alta.
- Dores abdominais intensas que não melhoram com medicação.
- Vermelhidão ou secreção purulenta nas incisões.
- Náuseas ou vômitos persistentes.
- Alterações abruptas no ritmo intestinal.
Adaptação à nova rotina
Muitos pacientes se preocupam com mudanças na digestão após a retirada da vesícula, especialmente em relação à gordura. Na maioria dos casos, a adaptação é rápida, e a vida segue normalmente. Tenha paciência durante os primeiros dias e confie nas orientações do seu médico.
Conclusão
Seguir as recomendações pós-operatórias é essencial para uma recuperação tranquila após a retirada da vesícula biliar. Cuidados simples, como manter uma dieta leve, evitar esforços físicos e monitorar os sinais de alerta, fazem toda a diferença no processo de cicatrização e retorno à rotina.
Gostou ❔Nos deixe um comentário ✍️ , ou mande sua dúvida pelo 💬 Chat On-line.
🤳🏻 Agende com os nossos #especialistas pelo WhatsApp ou Telefone:
📲 👩🏽⚕️ Clínico: (98) 9 9130 4454
📲 👨🏻⚕️ Cirúrgico: (98) 9 8866 4454